人工関節センター紹介
当院では平成26年8月6日より、人工関節センターを設立しました。
膝関節・股関節における人工関節手術、低侵襲手術(MIS)や合併症を少なくする工夫、術前から術後の早期リハビリ等、様々な取り組みを行っております。
令和2年にはStryker社のナビゲーションシステム(NAV3i surgical navigation Platform)を導入し、より確実な人工関節手術を目指しております。
→ VIEW MORE
→ VIEW MORE
【構成】
センター長:小路 弘晃(整形外科医師)
副センター長:大場 良輔(整形外科医師)
副センター長:佐藤 直一(整形外科医師/理事長/院長)
メンバー:医師、病棟看護師、手術室看護師、外来看護師、薬剤師、理学療法士、作業療法士
【人工関節センターとしての取組・活動】
ナビゲーションシステム導入による手術
IT技術進歩に伴い、手術の世界にも様々なIT技術を使用した医療機器が導入されております。
ナビゲーションシステム導入による手術は、赤外線を使用することで治療する部位と手術器具の位置関係を正確に計測し、手術中にリアルタイムに情報をコンピュータ画面上に表示することが可能です。医師の手術をサポートし、より安全に、正確な手術が行えます。
人工関節置換術において、人工関節の正確な設置は長期耐久性に影響する大きな要因です。当センターでは主に膝関節の手術でナビゲーションシステムを使用し、正確なインプラント設置を行っております。
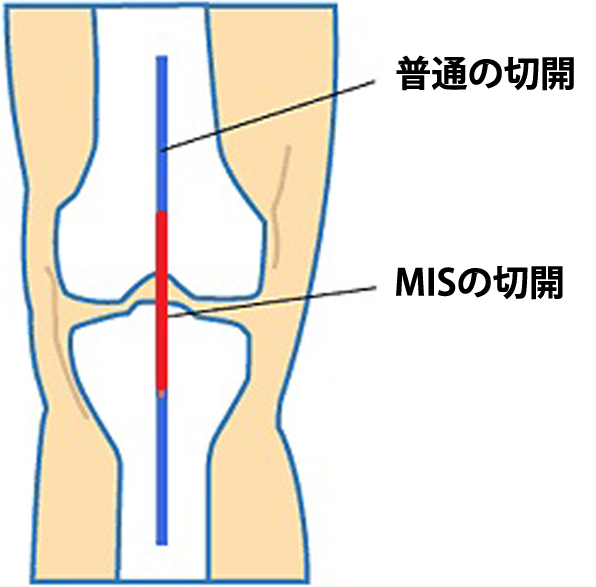
MIS(最小侵襲手術:Minimally Invasive Surgery)について
MIS(エム・アイ・エス)は筋肉や軟部組織、皮膚等への負担をできるだけ最小限にする手術手技のことです。
当センターでは、MISによる人工関節手術を取り入れ、皮膚切開をできるだけ小さくすることで、痛みの軽減や術後リハビリの早期開始、早期退院、そして早期社会復帰を目指しております。
最小侵襲手術(MIS)は、通常の手術より何度が高いため、一部の十分なトレーニングを受けた医師が行うことが勧められます。当施設では国内、国外で徹底したトレーニングを積んだうえ、1000件以上の最小侵襲手術(MIS)の経験があります。
当センターが人工関節手術を行うにおいて、特に大事にしていることは、①安全であること、②運動機能が十分に回復し、質の高い日常生活を送れるようにすること、③痛みが少ないことです。患者さんの関節の状態や皮膚の状態、元々の運動機能や生活、全身状態、意向など様々な観点を考慮し、手術の方法を決定します。
傷を小さくすることが手術の目的とはせず、安全で手術後に痛みが少なく、活動性の高い関節を目指し、患者様の生活の質がより良くなるような手術を提供致します。

多職種部門間の積極的な連携
術前から患者様の状態を手術やリハビリに関わるスタッフで共有し、滞りのないシームレスな医療を提供します。
手術だけではなく、手術後の生活様式等も考慮し、チーム全体で患者様の活動レベルのゴールを目指します。
また当院は周術期センターを有しており、センター間での連携を図り、疼痛の緩和や全身状態の評価を積極的に行います。
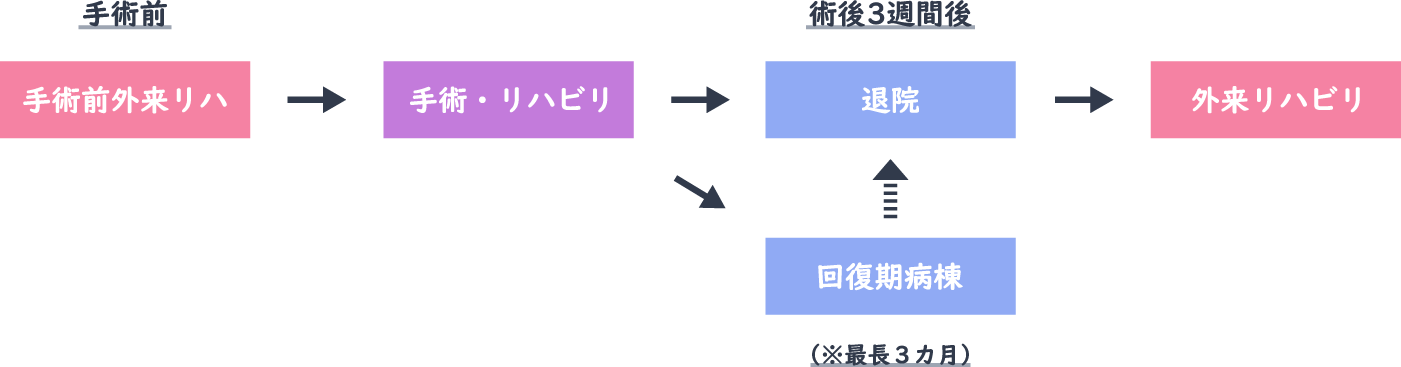
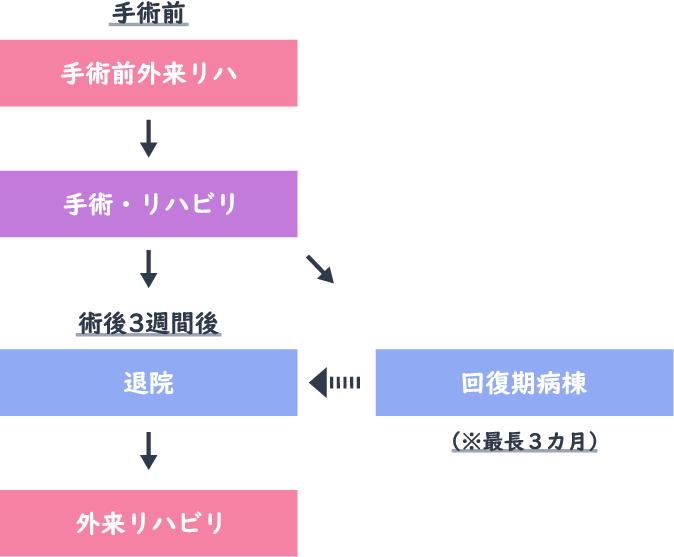
術後の十分な回復を目的とした、リハビリテーションの実施
整形外科の手術には適切なリハビリテーションが必要です。特に人工関節手術においては、顕著にその結果が現れます。
整形外科医とリハビリテーション科が密に連携し、手術前からリハビリテーションまで幅広くケアを行います。
また当院では回復期リハビリ病棟を有しております。通常は人工関節手術は2~4週間で自宅に退院となりますが、元々の関節の状況によっては回復が遅れる場合もあります。そのような患者様は回復期リハビリ病棟に転倒して頂き、リハビリを継続することができます。